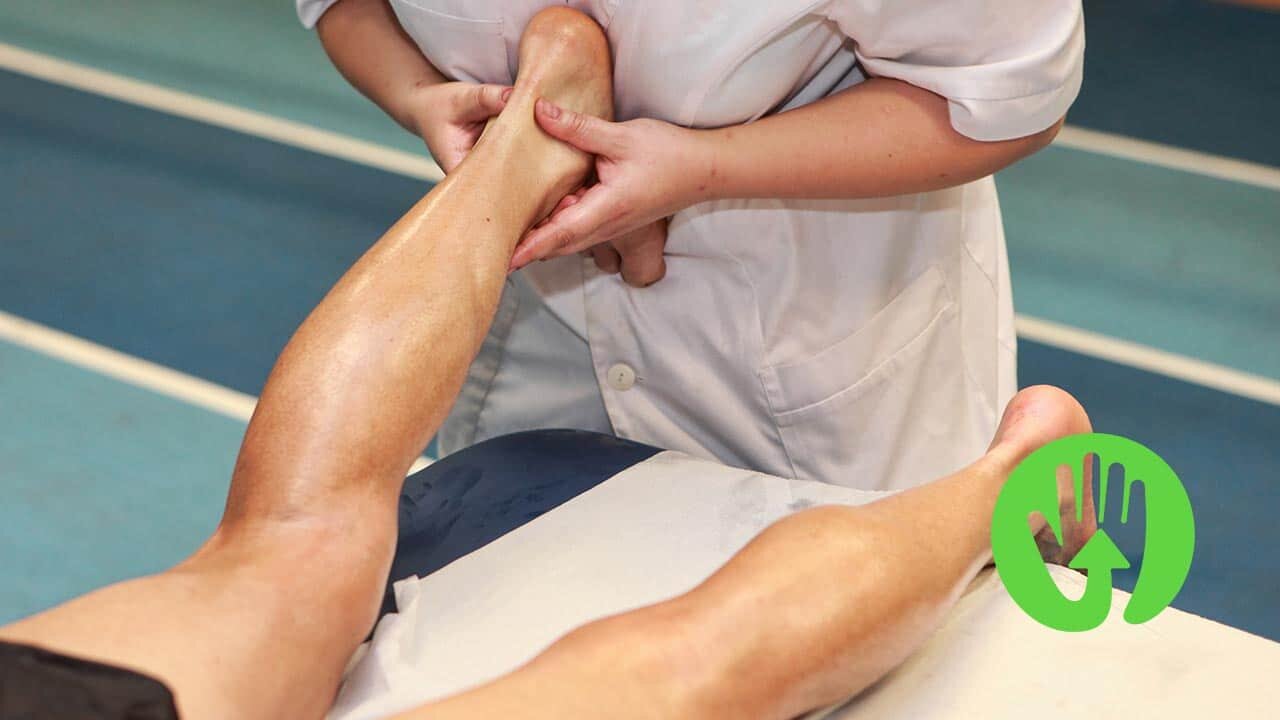
Ścięgno Achillesa jest największym i najsilniejszym ścięgnem w organizmie człowieka. Łączy mięśnie trójgłowe łydki (mięsień brzuchaty łydki i mięsień płaszczkowaty) z kością piętową i umożliwia wykonywanie kluczowych ruchów, takich jak zgięcie podeszwowe stopy oraz odpychanie się podczas chodzenia, biegania czy skakania. Zerwanie tego ścięgna stanowi poważną kontuzję, która wymaga specjalistycznego leczenia oraz długotrwałej rehabilitacji. Niezależnie od zastosowanego leczenia – operacyjnego lub zachowawczego – proces rekonwalescencji musi być prowadzony etapami, aby przywrócić pełną sprawność, siłę mięśniową i prawidłowy zakres ruchu. Właściwa rehabilitacja to klucz do uniknięcia powikłań i powrotu do aktywności sprzed urazu.
Jeśli szukasz profesjonalnych rehabilitantów, zapraszamy do nas! A jeśli chcesz poczytać więcej, zapraszamy do artykułu poniżej.
Anatomia ścięgna Achillesa
Ścięgno Achillesa to mocna, zwarta struktura kolagenowa o długości około 15 cm, łącząca mięśnie trójgłowe łydki z guzowatością kości piętowej. Jego główną funkcją jest przenoszenie siły generowanej przez mięśnie na stopę, co umożliwia zgięcie podeszwowe oraz wspięcie na palce. Ścięgno charakteryzuje się ograniczonym unaczynieniem, co wpływa na jego podatność na urazy oraz wolniejszy proces gojenia. Ponadto otoczone jest pochewką maziową i kaletką, które ułatwiają jego ślizganie się podczas ruchu. Czynniki takie jak osłabienie mięśni, przeciążenia, zmiany zwyrodnieniowe oraz niewłaściwa biomechanika mogą zwiększać ryzyko zerwania.
Mechanizm urazu i klasyfikacja zerwania
Zerwanie ścięgna Achillesa najczęściej występuje w wyniku nagłego, silnego napięcia mięśnia trójgłowego łydki, np. podczas gwałtownego startu w sporcie, skoku czy gwałtownej zmiany kierunku biegu. Może mieć charakter całkowity lub częściowy. W przypadku całkowitego zerwania dochodzi do całkowitego przerwania ciągłości ścięgna, co skutkuje utratą możliwości zgięcia podeszwowego stopy przeciwko oporowi. Częściowe zerwania są mniej dramatyczne, ale również wymagają leczenia i rehabilitacji. Uszkodzenia mogą dotyczyć różnych obszarów ścięgna, najczęściej 2–6 cm powyżej przyczepu do kości piętowej – tzw. strefa hypowaskularyzacji, która jest bardziej podatna na degenerację.
Diagnostyka urazu
Rozpoznanie zerwania ścięgna Achillesa opiera się na dokładnym wywiadzie i badaniu klinicznym. Objawy typowe to nagły, ostry ból w tylnej części łydki, uczucie „strzału” lub „uderzenia” oraz obrzęk i trudności w chodzeniu. Test Thompsona, polegający na uciśnięciu mięśnia brzuchatego łydki i obserwacji ruchu stopy, jest kluczowym badaniem – brak ruchu stopy wskazuje na całkowite zerwanie. Dodatkowo wykonuje się badania obrazowe, takie jak ultrasonografia (USG) czy rezonans magnetyczny (MRI), które pozwalają ocenić zakres uszkodzenia, różnicować uszkodzenia częściowe od całkowitych oraz planować dalsze leczenie.
Leczenie wstępne i postępowanie medyczne
W zależności od stopnia i charakteru uszkodzenia oraz indywidualnych uwarunkowań pacjenta, stosuje się leczenie operacyjne lub zachowawcze. Operacja polega na zszyciu przerwanych włókien ścięgna i umożliwia szybsze i bardziej skuteczne przywrócenie ciągłości struktury. Leczenie zachowawcze opiera się na unieruchomieniu kończyny w odpowiedniej pozycji (zgięcie podeszwowe), zwykle za pomocą ortezy lub gipsu, co umożliwia naturalne zrośnięcie się ścięgna. Pierwsze dni po urazie są kluczowe – konieczne jest zabezpieczenie kończyny, zmniejszenie obrzęku oraz kontrola bólu, często za pomocą leków przeciwzapalnych i zimnych okładów. Wybór metody leczenia zawsze powinien być indywidualnie skonsultowany ze specjalistą ortopedą.
Wczesna rehabilitacja (ochrona i gojenie)
Pierwszy etap rehabilitacji rozpoczyna się tuż po ustabilizowaniu urazu i ma na celu przede wszystkim ochronę ścięgna, redukcję bólu oraz zapobieganie zanikowi mięśni. W tej fazie pacjent powinien unikać obciążania kończyny oraz wykonywania ruchów, które mogą nadwyrężyć ścięgno. Wprowadza się delikatne ćwiczenia izometryczne mięśni łydki, które pomagają utrzymać ich aktywność bez narażania ścięgna na rozciąganie. Fizjoterapeuta może stosować zabiegi wspomagające gojenie, takie jak krioterapia, ultradźwięki czy terapia laserowa, które redukują stan zapalny i poprawiają ukrwienie tkanek. Ważna jest również edukacja pacjenta dotycząca przestrzegania zaleceń i stopniowego przygotowania do kolejnych etapów rehabilitacji.
Zerwanie ścięgna Achillesa to poważny uraz wymagający kompleksowego podejścia medycznego i rehabilitacyjnego. Wczesne rozpoznanie, odpowiednia diagnostyka oraz wybór skutecznej metody leczenia stanowią podstawę skutecznej rekonwalescencji. Faza wczesnej rehabilitacji skupia się na ochronie uszkodzonego ścięgna, kontroli bólu oraz minimalizowaniu skutków unieruchomienia, co pozwala na bezpieczne przejście do kolejnych etapów terapii. Kontynuacja rehabilitacji w kolejnych fazach jest niezbędna do przywrócenia pełnej funkcji i uniknięcia powikłań.
Znaczenie unieruchomienia i jego optymalny czas trwania
Po diagnozie zerwania ścięgna Achillesa pierwszym kluczowym krokiem jest zabezpieczenie uszkodzonej struktury, aby umożliwić rozpoczęcie procesu gojenia. Unieruchomienie kończyny dolnej w pozycji zgięcia podeszwowego (zazwyczaj 15–30 stopni) zmniejsza napięcie na ścięgnie i pozwala na zbliżenie jego końców. W praktyce stosuje się gips, ortezy lub specjalistyczne stabilizatory, które umożliwiają kontrolowane unieruchomienie. Optymalny czas takiego zabezpieczenia trwa zazwyczaj od 4 do 8 tygodni, jednak jest on dostosowywany indywidualnie. Zbyt wczesne zdjęcie unieruchomienia może prowadzić do ponownego zerwania lub osłabienia siły ścięgna, natomiast nadmiernie długie unieruchomienie zwiększa ryzyko zaników mięśniowych i sztywności stawów.
Kontrola bólu i obrzęku jako fundament rehabilitacji
Obrzęk i ból są naturalnymi reakcjami organizmu na uraz i proces gojenia. Ich prawidłowe zarządzanie jest niezbędne do umożliwienia pacjentowi komfortowego funkcjonowania oraz przygotowania do dalszych etapów rehabilitacji. Krioterapia, czyli miejscowe stosowanie zimna, skutecznie zmniejsza obrzęk i działa przeciwbólowo poprzez zwężenie naczyń krwionośnych i ograniczenie procesów zapalnych. Równocześnie można wprowadzić terapię manualną mającą na celu odprowadzanie nadmiaru płynów tkankowych, co zapobiega powstawaniu przewlekłych obrzęków. W fazie ostrej istotne jest także stosowanie leków przeciwzapalnych i przeciwbólowych pod kontrolą lekarza, co wspomaga mobilizację pacjenta i przeciwdziała powikłaniom.
Rola ćwiczeń izometrycznych w fazie ochronnej
Pomimo konieczności unieruchomienia, całkowita bezczynność mięśni łydki prowadzi do ich szybkiego osłabienia i zaniku. Dlatego od samego początku wprowadza się delikatne ćwiczenia izometryczne, które polegają na napięciu mięśnia bez zmiany długości jego włókien oraz bez wykonywania ruchu stawu skokowego. Takie napięcie pomaga utrzymać masę mięśniową, poprawia ukrwienie oraz stymuluje odnowę tkanek bez ryzyka przeciążenia ścięgna. Ćwiczenia te są indywidualnie dobierane przez fizjoterapeutę i wykonywane pod jego kontrolą, aby uniknąć nieprawidłowych wzorców ruchowych.
Wczesna aktywacja sąsiednich stawów i mięśni
Ochrona ścięgna Achillesa nie oznacza całkowitego unieruchomienia całej kończyny dolnej. W fazie wczesnej rehabilitacji bardzo ważne jest zachowanie funkcji sąsiednich stawów — kolanowego, biodrowego oraz kręgosłupa lędźwiowego. Delikatne ćwiczenia zakresu ruchu tych stawów pomagają utrzymać ich elastyczność i zapobiegają sztywności. Ponadto aktywacja mięśni stabilizujących miednicę i tułów przyczynia się do poprawy biomechaniki chodu i obniża ryzyko kompensacji ruchowych, które mogą przeciążać uszkodzone ścięgno lub inne struktury. Przykładowe ćwiczenia obejmują kontrolowane zgięcia i wyprosty kolana, unoszenia miednicy w leżeniu oraz ćwiczenia oddechowe wspierające napięcie mięśni głębokich.
Metody fizykoterapeutyczne wspomagające regenerację ścięgna
Wczesna rehabilitacja po zerwaniu ścięgna Achillesa korzysta z wielu zaawansowanych metod fizykoterapeutycznych, które wspierają proces gojenia i redukują powikłania. Terapia ultradźwiękowa wykorzystuje fale dźwiękowe o wysokiej częstotliwości, które stymulują komórki do intensywniejszej regeneracji, poprawiając metabolizm tkanek oraz redukując ból. Laseroterapia niskoenergetyczna to kolejna skuteczna metoda, która wpływa na poprawę mikrocyrkulacji, zmniejsza stan zapalny i przyspiesza procesy naprawcze. Terapia magnetyczna może poprawić procesy odnowy poprzez stymulację układu immunologicznego i przyspieszenie angiogenezy. Wybór odpowiednich zabiegów zależy od stanu pacjenta i jest zawsze dostosowany indywidualnie.
Rola terapii manualnej i osteopatii w fazie wczesnej
Chociaż bezpośrednia praca na uszkodzonym ścięgnie w fazie wczesnej jest ograniczona, terapia manualna i osteopatia odgrywają istotną rolę w poprawie funkcji całego układu mięśniowo-szkieletowego. Osteopata może delikatnie mobilizować stawy stopy, stawu skokowego i kolanowego, co zapobiega powstawaniu zrostów i poprawia ukrwienie. Ponadto praca manualna na powięziach i mięśniach sąsiednich struktur zmniejsza napięcia kompensacyjne, które mogą negatywnie wpływać na gojenie ścięgna. Osteopatia uwzględnia także analizę całego ciała pod kątem biomechaniki, zwracając uwagę na postawę, napięcia mięśniowe oraz wzorce ruchowe, co przygotowuje pacjenta do dalszych etapów rehabilitacji.
Edukacja pacjenta – klucz do sukcesu rehabilitacji
Świadomość pacjenta dotycząca natury urazu, etapu leczenia i znaczenia przestrzegania zaleceń terapeutycznych jest fundamentalna dla powodzenia rehabilitacji. Fizjoterapeuta oraz zespół medyczny powinni przekazać jasne instrukcje dotyczące zakresu dozwolonych ruchów, przeciwwskazań oraz zasad bezpiecznego obciążania kończyny. Edukacja obejmuje także techniki samoobsługi, takie jak prawidłowe chodzenie o kulach, unikanie nadmiernego przeciążenia oraz metody kontroli bólu w warunkach domowych. Zmotywowany i dobrze poinformowany pacjent chętniej angażuje się w ćwiczenia, co przyspiesza powrót do sprawności.
Zapobieganie powikłaniom we wczesnej fazie
Faza wczesnej rehabilitacji niesie ze sobą ryzyko pewnych powikłań, takich jak zrosty, przykurcze stawów, zakrzepica żył głębokich czy osłabienie siły mięśniowej. Dlatego bardzo ważne jest monitorowanie pacjenta pod kątem tych zagrożeń i stosowanie profilaktycznych działań. Regularna aktywność kończyną górną, ćwiczenia oddechowe i ćwiczenia przeciwzakrzepowe (np. napinanie mięśni łydek w leżeniu) zmniejszają ryzyko powikłań. Ponadto kontrola obrzęku i bólu pozwala na szybsze podjęcie kolejnych etapów rehabilitacji i minimalizuje ryzyko przewlekłych dolegliwości.
Wczesna faza rehabilitacji po zerwaniu ścięgna Achillesa jest krytyczna dla powodzenia całego procesu leczenia. Odpowiednie unieruchomienie, skuteczne zarządzanie bólem i obrzękiem, a także wprowadzenie bezpiecznych ćwiczeń izometrycznych oraz aktywności sąsiednich stawów umożliwiają zachowanie funkcji mięśniowych i poprawę gojenia. Metody fizykoterapeutyczne i terapia manualna uzupełniają proces, wspierając regenerację tkanek i przywracając prawidłową biomechanikę. Równocześnie edukacja pacjenta i profilaktyka powikłań stanowią fundament skutecznej terapii. Tylko kompleksowe podejście gwarantuje, że pacjent będzie przygotowany do dalszych etapów rehabilitacji, a ostatecznie powróci do pełnej sprawności.